1. 혈액(체액)매개 감염질환 : HBV, HCV, HIV
* 노출 후 감염 위험성
- Hepatitis B virus (needle stick or cut injury) : 6~30% (HbeAg 상태에 따라 다름)
- Hepatitis C virus (needle stick or cut injury) : 1.8% (0~7%)
- HIV (needle stick or cut injury) : 0.3%
- HIV (Splash injury) : 0.1%
- HIV (Skin exposure) : <0.1%
(1) HBV
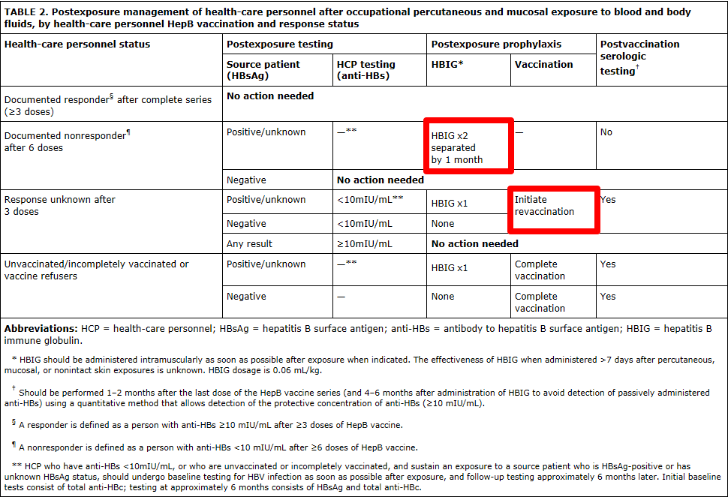
* 추적검사 : 노출 후 3개월, 6개월에 HBsAg을 시행한다.
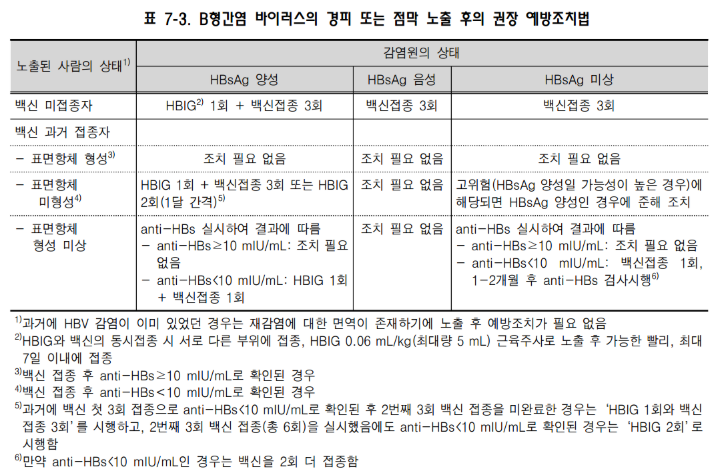
* 혈액투석 환자의 접종 기준 (HBV)

(2) HCV
* HCV 감염 후 HCV 항체가 양성으로 검출되는 평균 시간은 8~9주이며, 97% 이상의 감염자에서 6개월 내에 HCV 항체가 양전된다.
* HCV RNA 는 감염 후 2~3주 내에는 dectect 되지 않는다.
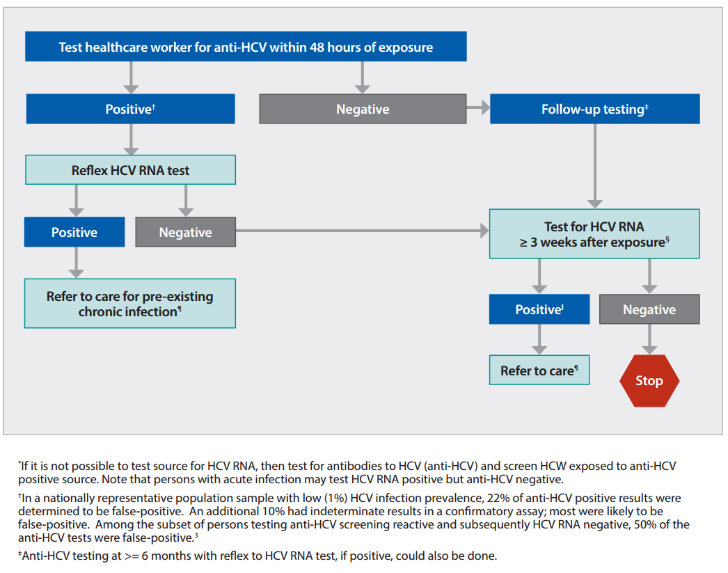
* 국내 지침 – HCV 노출 후 검사
- 노출 직원 : 노출 후 즉시 Anti-HCV 및 혈청 ALT 검사
- HCV 항체 음성이면 4~6주에 HCV RNA 검사를 시행하고 노출 후 4~6개월에 HCV 항체검사 및 혈청 ALT 를 시행
(3) HIV
* 감염성 있는 체액 : Blood, Blood stained saliva, Breast milk, Genital secretions, Cerebrospinal fluid, Amniotic fluid, Peritoneal fluid, Synovial fluid, Pericardial fluild, Pleural fluids
(예외 : 눈물, 피가 섞이지 않은 침, 소변, 땀 –> 위험 없다.)

* 2014년 WHO 지침 : 이전 지침에는 노출 경로, 상황에 따라 기본 2제 권고, 상황에 따라 3제 권고하는 방식이었지만, 2014년 지침에는 모든 노출 상황에 동일하게 적용되며, 노출 후 예방약제도 치료와 동일하게 3제를 우선 권고. 72시간 내 투여, 28일간 복용.

2. 접촉 매개 감염 질환 : Scabies
* 치료제
- 5% Permethrin 연고 : 미국과 유럽에서 1차 치료제로 권고 (국내에서도 사용 가능, 임산부 사용 가능)
- Lindane 크림 : 피부 자극성이 있고 중추신경 독성 부작용 (이전 국내에서의 치료제, 임산부 사용 불가)
* 보호자 혹은 간병인과 같은 긴밀 접촉자의 경우 예방적 치룍를 시작하고 2~6주간의 잠복기 동안 모니터링이 필요함.
3. 공기매개 감염질환 : 홍역, 수두, 결핵
(1) 수두
* 전파기간 : 발진 1~2일전부터 모든 피부병변에 가피가 생길 때까지
* 노출 후 조치 (요약) :
– 노출 후 3~5일 이내라면 수두백신 접중 (4~8주 후 2차 접종) –> 효과 있다.
– 임산부나 면역 저하자 : VZIG IM (즉시 투여, 적어도 노출 10일 이내) –> 수두 백신은 생백신이므로 못맞음.
– 노출 후 21일 까지 증상 발생 모니터링 (잠복기가 최장 21일, VZIG 맞은 경우는 28일까지 모니터링)
< 2017 질병관리본부 >
노출 후 백신 접종 :
수두에 감수성이 있는 사람이 수두 환자에 노출된 경우에 노출 후 3일(혹은 5일) 이내에 수두 백신 접종을 권장한다. 미국과 일본에서 시행된 연구들에서 수두에 감수성이 있는 사람이 수두 환자에 노출되었을 때 3일(5일까지도 가능) 이내에 예방접종을 받았던 경우 70~100%에서 수두 발생을 예방할 수 있었거나 수두가 발생하더라도 중증도가 낮았음이 보고되었다. 이러한 지침을 따를 때 두 가지 상황이 발생한다. 첫째, 노출 후 감염이 발생하는 경우로 잠복기나
전구기에 백신을 투여 받게 되는데 이때에 접종 후 이상반응의 위험성을 증가시킨다는 증거는 없다. 둘째, 노출 후 감염에 걸리지 않았다면 접촉 후 수두 백신 접종은 차후 수두환자에 노출되는 상황에 수두에 걸리지 않게 보호를 받게 된다.
노출 후 수두 대상포진 면역글로불린(varicella-zoster virus immunoglobulin; VZIG) 투여 :
수두에 감수성이 있는 사람이 수두에 노출되었으나 수두 백신을 접종할 수 없는 경우 (면역결핍증환자, 암질환자, 면역억제자와 같은 면역저하자, 분만 전 5일부터 분만 후 2일 내에 수두가 발병한 임신부에서 태어난 신생아, 수두에 감수성이 있는 산모에서 재태 기간 28주 이상으로 태어난 미숙아, 수두에 대한 산모의 감수성 여부에 관계없이 재태 기간 28주 미만 혹은 1 kg 미만으로 태어난 미숙아, 임신부)에 VZIG (125 Units/10kg[최대량 625 Units])를 노출 후 10일 이내에 되도록 빨리 1회 근육주사하면 어느 정도 예방 효과가 있고 병에 걸리더라도 가볍게 지나가도록 하는 효과가 있다. VZIG를 구할 수 없는 경우에는 정맥용 내 면역글로불린(IVIG, 400 mg/kg)을 노출 후 10일 이내에 한 번 투여할 수 있다. 그러나 이미 발병한 경우에 치료 효과는 없다.
격리:
수두에 감수성이 있는 입원 환자가 수두 환자에 노출된 경우 가능하면 빨리 퇴원시킨다. 수두에 감수성이 있는 환자가 퇴원할 수 없는 경우에는 노출된 후 8일~21일째까지 격리하며, VZIG나 IVIG를 투여 받은 사람은 28일째까지 격리한다. 수두에 감수성이 있는 의료인은 수두 환자에 노출된 후 8일에서 21일까지 환자 접촉을 하지 말아야 한다.
(2) 홍역
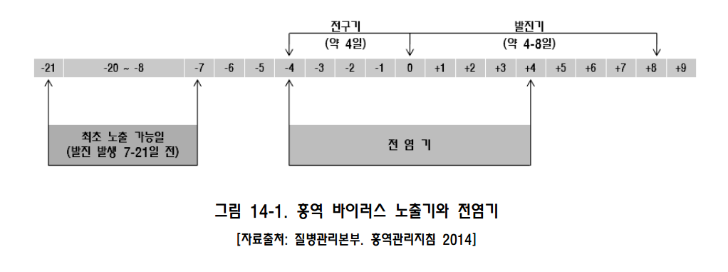
* 전파기간 : 발진 발생 전 4일 ~ 발생 후 4일
* 의료인 예방접종 : 면역력이 확실하지 않을 경우 MMR 2회 접종 (생백신)
* 노출 후 조치 (요약) :
노출 후 72시간 이내 홍역백신 접종 혹은 6일 이내에 면역글로불린 투여 (임산부, 면역저하자)
마지막 노출 후 최대 잠복기 (3주)까지 증상발현 모니터링
< 2017 질병관리본부 >
1) 백신
홍역 환자와 접촉한 사람 중 감수성이 있는 사람은 노출 후 72시간 이내에 예방접종을 하면 홍역 질환을 예방하거나 증상을 경감시킬 수 있다.
2) 면역글로불린
면역글로불린은 노출 후 6일 이내에 투여하면 감수성 있는 사람의 경우 홍역을 예방하거나 증상을 경감시킬 수 있다. 가족 내 홍역 환자 발생 시에는 홍역에 대한 감수성이 있는 사람, 특히 1세 미만의 영아, 임신부, 면역저하자 및 홍역 백신 접종 금기자는 면역글로불린 투여가 필요하다. 홍역 질환 노출 후 가능하면 빨리 0.5 mL/kg의 용량으로 최대 15 mL를 근주하되 한 부위에 5 mL를 초과하여 주사하지 않는다. 정맥용 면역글로불린(IVIG)의 경우에는 400 mg/kg을 주사한다. 심한 면역저하자에게는 홍역백신 접종력 및 홍역 항체 유무와 관계없이 IVIG를 주사하되, 최근 3주 이내에 400 mg/kg 이상의 IVIG를 이미 투여 받은 경우에는 그것으로 홍역에 대한 예방효과를 기대할 수 있다. 면역글로불린을 투여한 소아의 경우, 홍역 백신이 금기가 아니라면 생후 12개월 이후에, 면역글로불린 투여 시점 기준으로 투여된 면역 글로불린의 용량에 따라 적절한 기간이 경과한 이후에 홍역 백신을 접종한다. 한편, 면역글로불린은 홍역 유행을 관리할 목적 으로는 투여하지 않는다.
(3) 잠복결핵
잠복결핵 진단시 치료 권고 기준
- 1) 주기적 TST 또는 IGRA 검사에서 양전이 확인된 경우
- 2) 최근 2년 내 결핵환자와 접촉력이 있으면서 LTBI 검사가 양성인 경우
- 3) 의료기관 종사자 1,2 군 대상자에서 LTBI 양성인 경우 치료 권고
잠복결핵의 치료
- Isoniazide (5mg/kg/day, 최대 300mg/day) 9개월 요법 — 9H
- 전통적인 요법으로 치료 경험이 풍부, 치료 중단율과 간독성 부작용
- Rifampin 을 포함한 단기 요법 (최근)
- Rifampin 4개월 요법 — 4R
- Isoniazid/Rifampin — 3HR
- 3개월 간헐적 Isoniazoid/Rifapentine 병합요법 — 3H1P1 (주 1회, 총 12회 복용, 아직 국내 도입은 안됨)
< 2017 질병관리본부 >
인터페론감마 분비검사(interferon gamma release assay: IGRA)
TST의 단점인 술기의 어려움, BCG로 인한 거짓 양성의 가능성, 판독을 위한 2회 방문 등을 보완하기 위하여 결핵균의 특이항원에 대한 세포면역 반응을 측정하는 두 가지 검사(QuantiFERON®-TB Gold In Tube [Qiagen, Germany], T-SPOT.TB® [Oxford Immunotec, UK])가 상품화되었다. 두 검사에서 사용되는 특이항원은 결핵균 게놈의 region of difference 1 (RD1)에 존재하는 유전자 항원으로 BCG 균주나 M. avium과 같은 대부분의 NTM에는 존재하지 않기 때문에 TST에서 문제가 되는 거짓 양성 반응이 나타나지 않는다. QuantiFERON®-TB Gold In Tube는 환자의 말초혈액을 채취하여 전혈을 결핵균 항원(ESAT-6, CFP-10, TB7.7)이 들어있는 시험관, 음성 대조 시험관(Nil), 양성 대조 시험관(mitogen)에 각각 첨가하여 16~24시간 동안 자극하여 ELISA를 통해 인터페론 감마를 측정한다. 인터페론 감마 농도가 0.35 IU/mL 이상이면 양성, 환자의 면역상태와 관련된 양성 대조 항원이 0.5 IU/mL 이하이면 미정(indeterminate)으로 판정한다. T-SPOT.TB®는 전혈을 채취하여 말초 단핵구를 추출하여 ESAT-6와 CFP-10 항원으로 자극한 후 enzyme-linked immunospot (ELISPOT)으로 spot의 숫자를 세어서 진단하는 방법이다. 잠복결핵감염이나 결핵의 진단에서 IGRA의 유용성에 대한 자료가 아직은 불충분하고(특히 소아청소년 연령에서), 전문가들마다의 주장이 완전히 일치하지 않기 때문에 국가별로 사용지침에 차이가 있다. 우리나라의 결핵 진료지침에서는 성인 연령에서 면역이 정상이라면 TST가 잠복결핵감염의 진단에 있어 기본검사이기는 하나 IGRA 단독으로도 검사가 가능하다. 그러나 파종 결핵과 같은 중한 질환을 포함한 결핵으로의 발전 가능성이 성인에 비해 상대적으로 높기에 검사의 민감도를 중요시해야 하는 소아청소년 연령에서는 IGRA의 낮은 민감도 때문에 특히 만 5세 미만 소아에서는 사용하지 않도록 권고하고 있으며, 또한 BCG를 1세 이후에 접종받았거나 2회 이상 접종받은 경우 및 대상자의 수가 매우 많은 접촉자 조사와 같은 특별한 상황을 제외하고는 성인과는 달리 TST 대신 IGRA의 단독 사용은 권하지 않는다. 다만 5세 이상 소아에서 호흡기 결핵 환자와의 접촉력이 없으면서 우연히 실시한 TST에서 10~14 mm의 경결을 나타내었을 때는 IGRA를 시행하여 감염 여부를 확인하는데 도움을 받을 수 있다.
4. 비말매개 감염질환 : 백일해, 수막구균성 수막염
(1) 백일해
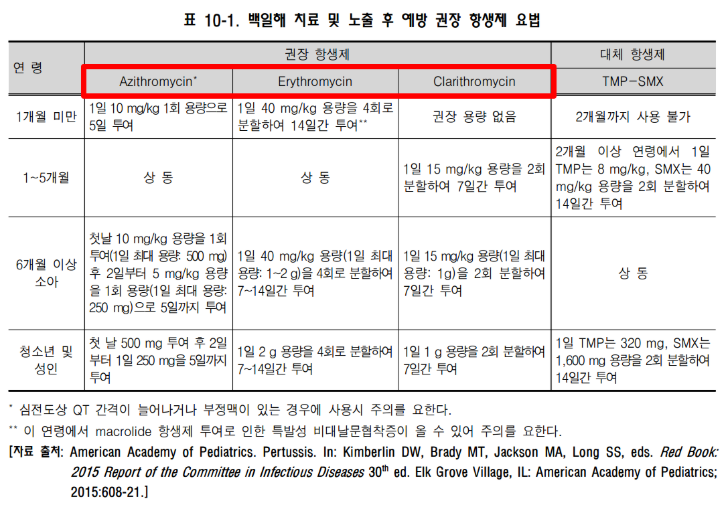
* 전파 기간
- 치료 받지 않은 환자의 경우는 기침이 멈출 때까지 최소한 3주간 호흡기 격리
- 항생제 치료를 한 경우는 치료 5일 후까지는 격리
* 노출 후 관리 (예방적 항생제 투여 고려집단) –> Azithromycin
- 고위험군 : 1세 미만 영아, 면역저하자
- 고위험군에게 전파위험이 있는 집단 : 고위험군 동거인 (부모, 조부모 등), 임신부, 의료종사자 등
- 의료인의 예방접종 : 고위험군을 진료하는 경우 Tdap 예방접종이 권고됨.
(2) 수막구균성 수막염 (Neisseria meningitidis)
* 전파 경로
- 감염성이 아주 높지는 않다.
- 마스크 없이 기관삽관을 한 경우 위험성이 있음. 비말 전파
* 환자 관리
항생제 치료 시작 후 24시간 까지 비말 격리
* 접촉자
증상 시작 7일 전부터 항생제 치료 후 24시간까지 적절한 개인보호구를 착용하지 않고 환자와 밀접 접촉한 경우 예방적 항생제 권고
- Rifampin 600mg PO q 12hrs, 2일간, 총 4회 복용
- Ciprofloxacin 500mg 경구 1회
- Ceftriaxone 250mg IM 1회 (임산부 사용 가능)
마지막 노출일로 부터 10일까지 증상발생 모니터링
< 2017 질병관리본부 >
환자에게 적절한 항생제를 사용하고 1일이 지나야 전염성이 없어지므로 모든 의심되는 환자는 비말 격리를 해야 한다. 3세대 세팔로스포린 이외 치료제는 구강 집락균 제거 효과가 불확실하므로 3세대 세팔로스포린으로 치료하지 않은 경우에는 퇴원 시 집락하고 있는 수막구균을 제거할 수 있는 항생제(리팜핀 등)를 추가로 사용해야 한다. 환자와 밀접한 접촉으로 감염되며 환자 가족에서 발생률은 일반인에 비해 500~800배 높으므로 가족, 같은 유치원 원생, 같은 막사 사용 군인, 같은 병실 사용 만성요양기관 입원환자, 환자의 구강 분비물과 직접 접촉한 사람들은 접촉자 관리를 받아야 한다. 환자의 후송에 관여한 정도로는 감염위험이 높지 않으며, 의료인도 일반적으로는 위험이 높지 않지만 구강 대 구강 인공호흡이나 기관내 삽관을 했을 때와 같은 경우에는 예방적 항생제가 필요하다. 접촉자에서 보균 여부를 확인하기 위해 수막구균을 배양하는 것은 권장되지 않는다.
리팜핀(성인 600 mg을 12시간마다 4번 경구 투여; 1개월 이상 소아 10 mg/kg, 최대 600 mg을 12시간마다 4번 투여; 1개월 미만 소아 5 mg/kg을 12시간마다 4번 투여)이나 세프트리악손(15세 미만 125 mg; 15세 이상 250 mg, 1회 근육주사)을 사용한다. 시프로플록사신(500 mg 1회 경구 투여; 18세 미만에게는 사용하지 않는 것이 좋음)도 사용하기는 하지만 내성이 증가하고 있으며, 아지스로마이신 (500 mg 1회 경구)이 효과가 있다는 보고가 있다. 리팜핀은 경구로 투여하며 비용이 저렴하여 일차적으로 많이 사용하며, 세프트리악손은 임신부에게도 사용할 수 있다. 위험이 높지 않다고 판단하여 예방적 항생제를 투여하지 않았으나 감염이 된 경우라면 대개 10일 이내에 증상이 나타나므로 이들에게는 즉시 치료받도록 교육을 해야 한다.