Calciphylaxis 는 혈관의 석회화, 피하 지방조직과 진피 내의 미세 혈관의 폐쇄, 이로인한 통증, 허혈성 피부 병변이 특징인 드물지만 목숨까지 잃을 수 있는 신드롬이다. 일단 calciphylaxis 로 진단이 되면 예후는 좋지 않다. 생존기간이 대개 1년 미만이다. ESRD 환자에서 주로 나타나며, 미처 알지 못하는 경우도 있다. Calciphylaxis 는 또한 초기 단계의 CKD 나 AKI, 이전에 신장이식을 받은 환자에게도 나타날 수 있으며, 아주 드물지만 정상 신기능을 가진 사람에게도 나타날 수 있다. 따라서 Calciphylaxis 보다는 calcific uremic arteriolopathy 로 이름을 바꿔 사용하는 것이 더 낫다고 생각한다.
Clinical manifestations
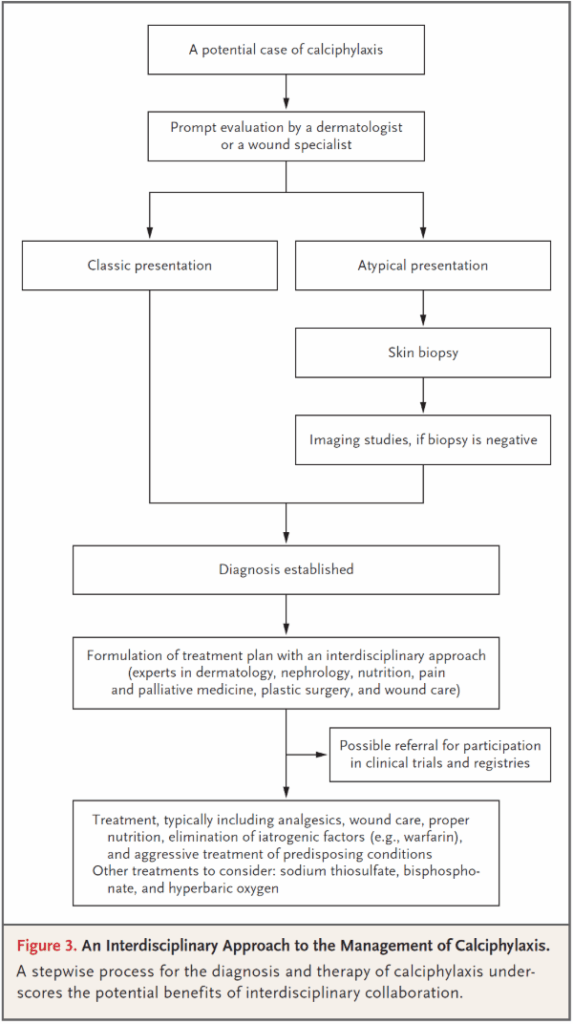
Calciphylaxis 는 통증이 동반된 피부 병변을 일으킨다. 이러한 통증은 체성 통증이며, 피부 병변에 앞서 통증이 발생하기도 한다.비록 처음에 그 통증의 강도는 변동이 있을 수 있지만, 병이 진행하면서 통증은 좀더 심해지며, tactile hyperesthesia 가 빈번하게 동반된다. 처음 피부 증상은 induration, plaques, nodules, livedo, purpura 등을 포함한다. arteriole 은 1~3cm 정도의 미세 혈관 영역을 깔대기처럼 혈액을 공급하므로, 그물처럼 erythema 의 영역으로 보이기도 한다. (livedo reticularis) 대부분 환자는 가죽같은 표면의 피부로 둘러싸이며, 다발성, 양측성의 병변을 보인다. 처음 병변은 급격히 진행하여 떨어진 부위에 병변을 발생시키기도 하고 malodorous ulcer with black eschars 를 형성하기도 한다. 이러한 wound 로 sepsis 가 발생하기도 하는데, 이는 가장 흔한 사망원인이다.
골외 석회화가 종종 이미지 검사에서 발견되나, 피부를 침범하는 형태가 대표적인 임상 증상이다. 드문 경우에는 피부 외 혈관에 석회화를 일으켜 skeleton myopathy, intestinal bleeding, visual impairment 를 유발기도 한다.
Clinical classification
Calciphylaxis 는 ESRD 가 있는 환자에게서 발생하는 Uremic 과 정상 신기능 혹은 초기 CKD 환자에서 발생하는 non-uremic 으로 구분할 수 있다. 발생하는 부위에 따라 central 또는 peripheral 로 나눌 수 있다. 또한 초기 병변인 non-ulcerated 와 후기 병변인 ulcerated 로 구별된다.
ESRD 환자의 70~80% 의 경우 central 분포를 나타내며, 반면, ESRD 가 아닌 환자의 경우 central 분포는 50% 정도 뿐이다. ESRD 가 아닌 환자는 좀더 예후가 좋아 1년 사망률이 25~45% 이다. (ESRD 환자는 1년 사망률이 45~80% 이다.)
Histopathological features
조직학적 특성은 calcification, fibrointimal hyperplasia, thrombosis in microvessels in the subcutaneous adipose tissue and dermis 이다. 자주 necrosis 를 동반하며, dermal-epidermal separation, panniculitis, dermal endothelial cell 의 proliferation, extravascular calcification 을 보인다. 평균 침범하는 혈관의 직경은 100 um (50~600) 이다. 석회화 병변의 구성은 calcium 과 phosphate 1.7 몰 비율로 되어 있으며 이는 hydroxyapatite 와 일치한다.
Epidemiology
세계적으로 드문 질환으로, 매년 발생율은 미국 HD 인구의 1만명당 3명 정도이다. 복막투석 환자가 혈액투석 보다 좀더 발생률이 높다. 하지만 그 이유는 아직 모른다. (이식환자 혹은 초기 CKD 환자에서의 발생율은 아직 모른다.) 몇몇 연구에서 진단되는 평균 연령은 50~70세 사이 이며, 60~70% 환자가 여성이다.
Risk Factors
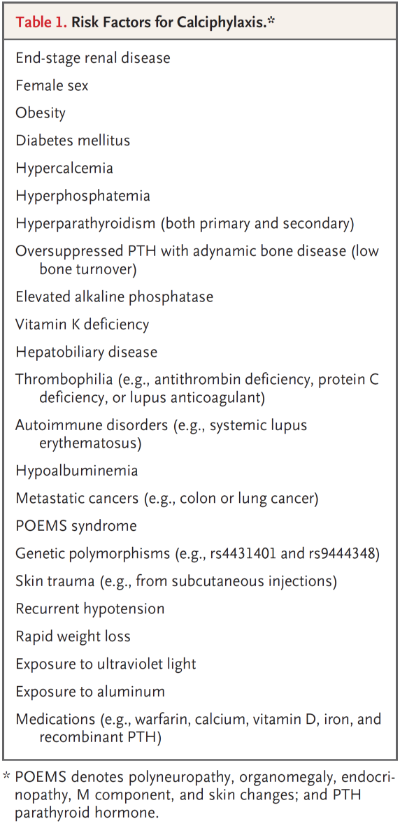
위험인자로서 비만, 당뇨, 여성, 2년 이상 투석 등이며, 비만과 당뇨는 ESRD 가 아닌 환자에서의 calciphylaxis 의 위험인자이기도 하다. 투석하는 환자에게서 인산과 칼슘의 증가는 calciphylaxis 의 위험을 높인다. calciphylaxis 가 있는 환자는 투석 시작 시점에서 PTH 수치가 높다. 또한 primary hyperparathyroidism 과 recombinant PTH 의 투여는 ESRD 가 아닌 환자에서의 calciphylaxis 위험인자이다. 하지만 투석하는 Calciphylasix 환자의 45% 는 PTH 수치가 목표치 아래에 있다. 이러한 현상은 Calcium 과 Vitamin D 보충제를 과도하게 사용하여 PTH 를 억제하고, adynamic bone 을 일으켜 이것이 extraskeletal calcium deposition 을 악화시키는 것은 아닐까 의문이 제기되고 있다. FGF-23 (phosphaturic hormone) 이 ESRD 인 calciphylaxis 환자에게서 증가되어 있지만, FGF-23 의 혈관 석회화에 미치는 역할은 아직 논란의 여지가 있다.
warfarin (vitamin K antagonist) 는 calciphylaxis 의 위험을 높있다. 와파린이 아니더라도, 다른 이유에서 vitamin K 의 결핍이나 흡수장애가 있는 ESRD 환자의 경우 80% 에서 Calciphylaxis 가 발생했다.
Pathogenesis
calciphylasix 의 병인은 아직 모른다. 조직학적인 분석에서 석회화되고 좁아진 미세혈관들이 만석적인 허혈을 일으키고 이 후 내피세포의 손상, 미세혈전을 일으켜 혈관폐쇄가 발생하여 경색이오는 과정을 병인으로 제안한다.
Calciphylaxis 환자의 혈액 샘플은 calcium phosphate 침전의 억제 기전이 동작하지 않음을 보여준다. Matrix Gla protein (MGP) 은 세포외 기질에 있는 단백질로, 혈관의 smooth muscle 과 내피세포로 부터 합성된다. Carboxylated MGP 는 calcification 의 potent inhibitor 이다. 이러한 carboxylation 은 vitamin K 에 의존적이다. 실제로 쥐 실험에서 carboxylated MGP 의 결핍은 자발적인 arterial calcificatino 을 가속화했다. 사람에서 calciphylaxis 는 carboxylated MGP in cutaneous tissue 와 circulation 에서의 상대적인 감소가 특징이다. 또한 혈액 내에서 이러한 감소는 더 광범위한 병변과 ulcer formation 을 예측하게 한다. Carboxylated MGP 는 직접적인 calcification inhibitor 이기도 하지만 procalcifying factor 인 BMP-2 와 BMP-4 의 inhibitor 이기도 하다.
Carboxylated MGP 의 부족이 아마도 피부에서 발현되는 BMP-2 와 BMP-4 를 증가시키므로서 이 후 osteogenic transcription (runt-related transcription factor 2; RUNX2) 의 증가) 을 유도할 것이다. 또다른 calcification inhibitor 는 fetuin-A 이다. 이는 mineral nanocrystals 를 운반하는 calciprotein particle 형성에 관여한다. Fetuin-A 는 만성 염증 상황에서 (CKD 등) down regulation 된다. Calciphylaxis 는 circulating calciprotein particle 의 양이 매우 많은 것이 특징이며, 이는 fetuin-A 의 심각한 부족을 의미한다.
Interdisciplinary management
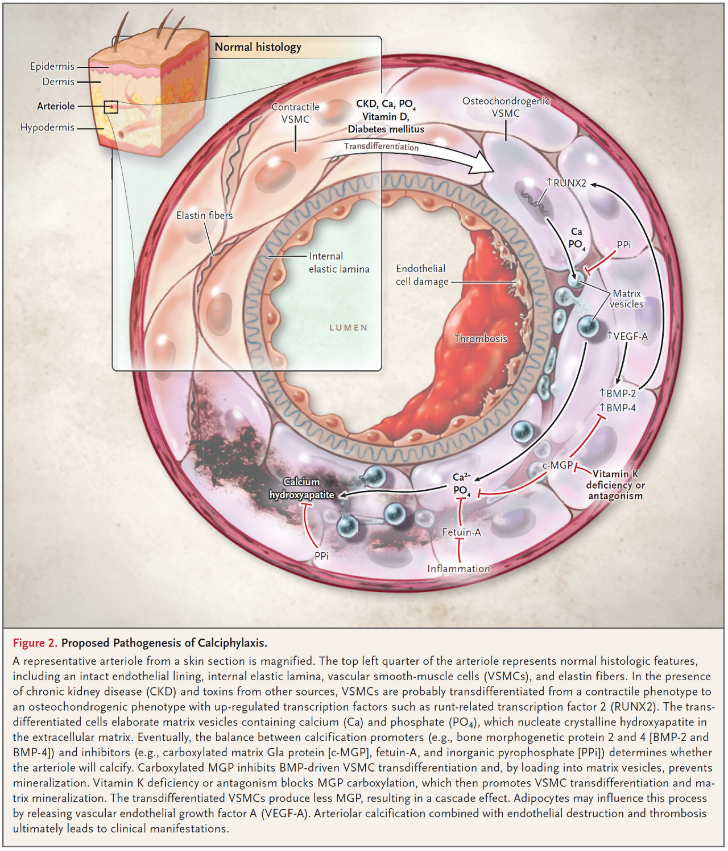
Calciphylaxis 에 공인된 치료는 없으나, 몇몇 접근법이 효과가 있다고 알려져있다. 그러나 그 근거는 약하다. 다제학적인 접근이 추천된다.
(1) Diagnosis
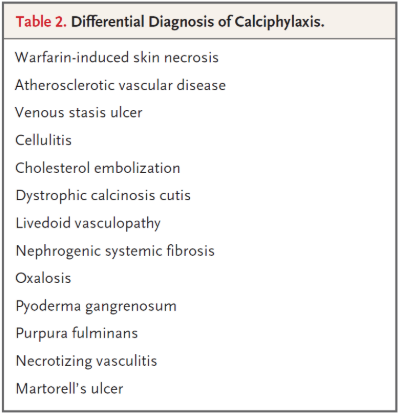
임상적인 의심이 초기 진단에 매우 중요하다. 혈액내 Ca 과 P 의 증가는 별로 specific 하지 못하다. 최근 연구에 따르면 투석을 받는 Calciphylaxis 환자의 86% 에서 Ca 수치는 정상이거나 오히려 낮았다. 40% 에서 P 수치는 정상이거나 낮았다. 많은 다른 질환들이 calciphylaxis 와 유사하다.
Skin biopsy 는 calciphylaxis 를 확진하는 표준 방법이다. 그러나 임상에서 그 역할은 논란이 있으며, 그것 자체로도 non healing ulcer 나 감염을 조장할 수 있다. 따라서 전형적인 통증을 동반하는 necrotic ulcer covered with a black eschar 를 보이는 ESRD 환자는 skin biopsy 를 애써 할 필요가 없다. 하지만 환자가 초기, 비전형적인 병변을 보이거나 ESRD 환자가 아닌데도 calciphylaxis 가 의심되는 경우에는 skin biopsy 하는 것이 강력하게 고려된다. Skin biopsy 는 acral, penile, infected lesion 일 경우에는 금기이다.
(2) Analgesia and wound management
임상의는 제일 처음으로 calciphylaxis 와 동반된 심각한 pain 에 대한 진통제를 고민해야 할 것이다. 충분한 통증 조절이 중요한데, 아마도 많은 용량의 opioid 로도 반응이 없을 수 있으며, opioid toxicity 만 발생할 수 있기 때문이다. 동시에 gabapentin, ketamine, spinal anesthetic agent 등이 refractory case 에 사용될 수 있다.
wound care 의 1차적인 목표는 감염을 막기위해 exudate 를 제거하고, necrotic tissue 를 없애는 것이다. 이러한 wound 는 특히 complicated 되어 있는데, 허혈성 조직의 bed 가 잘 낫지 않기 때문이다. 게다가 이러한 병변은 매우 통증이 심하기 때문에 debridement 가 매우 어렵다. 따라서 성형외과 의사와 통증 전문의가 함께 치료하는 것이 이득이 있다.
환자의 영양 상테에 대해서 주목해야 하며, 항생제를 미리 예방적으로 사용하는 것은 indication 이 아니다.
(3) Elimination of risk factors
고칼슘혈증과 고인산혈증은 교정해야 한다. vitamin D 와 Calcium (calcium-based phosphate binders 포함) 제제는 피해야 한다. high levels of dialysate calcium 도 피해야 한다. calciphylaxis 환자에서 이상적인 PTH 의 수치는 아직 모른다. 하지만 너무 높거나 너무 낮은 극단적인 수치는 피해야 한다.
PTH 수치가 비가역적으로 감소되지 않을 경우, hungry bone syndrome, calcium, calcitriol, calcimimetic agent 가 계속 필요한 경우 parathyroidectomy 를 시행하는 것을 고려해볼 수 있다.
ESRD 환자의 경우 투석 시간 혹은 투석의 빈도를 증가시키면 wound healing 이 촉진된다. 복막투석 환자라면 혈액투석으로의 전환이 추천된다. (HD 가 PD 에 비해 mineral metabolism 컨트롤에 더 좋을 것으로 생각되어 HD 가 wound healing 을 촉진하는 것으로 보인다.)
KT 후 Complete resolution of calciphylaxis 가 되기도 한다. 하지만 모든 사람이 KT 를 할 수 있는 것은 아니다. warfarin 을 중단하고, 피하주사는 가능하면 피하고 그렇지 않으면 한 장소에 반복적으로 주사하는 것은 피한다. 돌려가면서 주사한다.
(4) Pharmacotherapeutic agents
Sodium thiosulfate 가 antioxidant, vasodilatory 속성을 가진 약제이다. 약제 용량은 100ml 에 25g 을 섞어 IV 로 1주일에 3회 주사하며, 혈액투석 마지막 30~60분동안 주사한다. 치료 기간은 아직 정확히 알려져있지 않다. 복막투석 환자나 투석을 하지 않는 사람, 어린이에 대한 용량은 표준화되지 않았다. 부작용으로 volume overload, hypocalcemia, QT prolongation, hypotension, metabolic acidosis 등이 발생가능하다. 이러한 부작용은 병변내 주사로 피할 수 있는데, 이는 초기 혹은 국소 질환에 대한 대체 방법이 될 수 있다.
bisphosphonate 을 사용할 수 있으며, 환자에 따라 anticoagulation 이 필요할지 개별화하여 결정해야한다.
60~80세 환자를 대상으로 vitamin K 의 보충이 기존의 관상동맥 석회화의 진행을 3년간 6% 가량 늦추었다는 보고가 있으며, 건강한 폐경여성의 경우 vitamin K 의 보충이 aortic stiffness 와 carotid artery stiffness 를 줄였다는 보고가 있다. 현재 vitamin K1 보충 (10mg 을 경구로 일주일에 3번, 투석 후 복용) 에 대한 연구가 진행 중이다.