
HRS-1 의 주된 약물 치료는 vasoconstrictor therapy 입니다.
1. Vasoconstrictor therapy
(1) Albumin
Vasoconstrictor 의 효과를 증명하는 거의 모든 임상 연구에서는 IV albumin 을 동시에 투여하여 effective circulating volume 을 최적화하는 프로토콜을 사용하고 있습니다. Terlipressin 을 사용한 연구에서도 동시에 albumin 을 투여하는 것이 단독으로 투여하는 것보다 효과가 더 좋았습니다. 추천 용량은 문헌마다 조금씩 다릅니다. 가장 널리 사용하는 용법은 give 25 g of 12.5% albumin intravenously every 6 hours for the first 24 hours followed by 20–25 g daily thereafter 하는 방법입니다. 임상 경과에 따라 조정가능합니다.
(2) Combination midodrine and octreotide
A combination of the vasopressor midodrine given orally and the somatostatin analogue octreotide given subcutaneously 방법은 미국에서 가능 흔히 사용하는 HRS-1 치료입니다. 하지만 no large-scale prospective controlled trial supports its current vast use
(3) Terlipressin
Terlipressin 은 vasopressin analogue 이지만 vasopressin 보다 potent 는 떨어집니다. 하지만 vascular V1a receptor 에 대한 affinity 는 renal V2 receptor 보다 2~6배 정도 더 강력합니다. 따라서 여러 연구에서 HRS-1 의 치료로 연구되었습니다. 특히 유럽과 아시아 대부분의 국가에서 Terlipressin 을 HRS-1 의 표준치료로 사용합니다. 어떤 연구에서는 overall reversal rates of ~40–70% 이라고 보고하기도 했습니다. 이탈리아 연구에서도 midodrine–octreotide combination therapy 보다 Terlipressin 으로 치료한 군이 70% vs 28% 로 Reversal rates 이 더 높았습니다. 유럽이나 라틴 아메리카, 아시아 국가들과는 달리 terlipressin is not approved by the FDA for use in the USA.
Terlipressin 에 대한 미국의 첫번째 clinical trial (1998)
112 명의 환자들이 참여했으며, 다른 나라 연구에 비해 엄격한 primary end point 를 설정하였는데, reversal of HRS-1 의 지속시간이 적어도 48시간 이상 유지되는 요건이 있었습니다. Terlipressin vs Control = 25% reversal rate vs 12.5% 로 P value 0.09 로 non-significant 하였습니다.
이어진 두번째 연구는 REVERSE trial
여기에는 196명의 미국 환자가 참여했으며, Terlipressin 의 이점이 있었으나, Terlipressin vs Control = 20% reversal rate vs 13%, P value 0.22 로 효과를 입증하지 못했습니다.
세번째 연구는 CONFIRM trial
300명의 환자가 참여했으며, 이제 막 완료된 연구입니다. 이 연구에서는 Teripressin 이 primary end point 에 도달하였고, HRS-1 의 치료로 Terlipressin 이 FDA 승인을 곧 받아낼 것으로 기대하고 있습니다.
(4) Noradrenaline
Noradrenaline 은 potent renal vasoconstrictor 입니다. 그래서 언뜻 생각해보면, HRS-1 에서 사용하는 것은 오히려 역효과를 내는 것으로 생각할 수 있습니다. 또한 HRS-1 환자에서 plasma levels of noradrenaline 은 현저히 증가되어 있습니다. 그런데, supraphysiological dose 를 사용하면 systemic blood pressure 를 상승시켜 effective circulatory volume 이 감소된 것처럼 보이는 것을 reset 하고, renal vessel 에서 noradrenaline 의 국소적인 vasoconstricting effect 를 아예 초월해버리기 때문이다.
흥미롭게도 1950년 이후로 중요한 연구에서는 noradrenaline 을 투여한 후 일시적으로 신장 기능과 소변량이 호전되었다는 보고들이 많이 있습니다.
아직까지는 noradrenaline, terlipressin 중에 무엇이 더 우월한지 확실히 입증되지는 않았습니다. 아마도 더 큰 규모의 다기관 연구들이 나와야 할 것 같습니다. 현재, noradrenaline 은 미국에서 사용이 가능하며, midodrine–octreotide combination therapy 보다 더 선호되어야 합니다. 왜냐하면 효과가 더 좋다는 collective evidence 가 있기 때문입니다. 하지만 noradrenaline 은 ICU 에서 주로 구비되기 때문에 이러한 점이 널리 사용되는데 장벽이 됩니다. noradrenaline 은 tachyarrhythmia 의 부작용이 존재하고, terlipressin 은 intestinal ischaemia 의 부작용이 있기 때문에, 어떤 약제를 사용할지 임상 상황에 맞추어 신중히 결정해야 하겠습니다.
(5) Other vasoactive agents
Other vasoconstrictors such as ornipressin, vasopressin, octreotide alone, as well as vasodilators such as fenoldopam and prostaglandin analogues, have been tested as treatment for HRS-1, with mixed results
(6) Targeting a rise in MAP
HRS-1 환자에서 신기능의 호전은 거의 전적으로 MAP 상승이 동반되었을때 발생되었습니다. 21개 연구에서 501명 환자들을 pooled analysis 하였을 때, Vasoconstrictor 사용 중 MAP 상승의 정도와 serum creatinine 의 감소는 strong inverse correlation 이 성립되었습니다. HRS-1 환자들의 baseline MAP 특별히 낮지 않았습니다. 평균적으로 around 75 mmHg 정도는 되었고, 따라서 MAP target 은 range from 85 mmHg to 90 mmHg 정도가 됩니다.
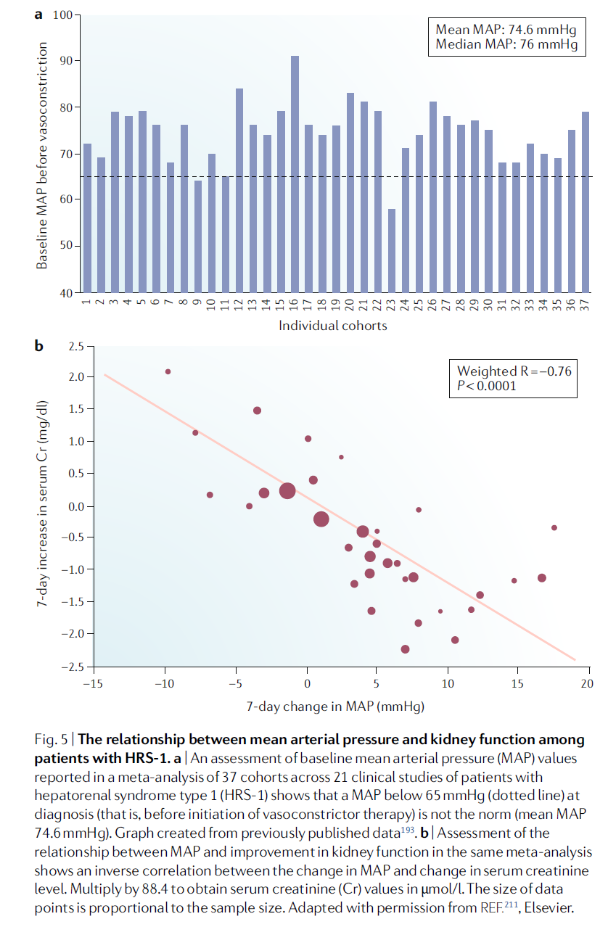
효과가 좋고 부작용이 좋은 이상적인 MAP 상승의 정도는 아직 정해진바는 없습니다. 향후 전향적인 연구가 필요하겠습니다. vasoconstrictor 치료의 기간도 연구마다 from ~5 to 14 days 정도로 달랐습니다. 하지만 호전되는 대부분의 환자의 경우 처음 3일내에 반응을 보였습니다. 따라서 최소 3일은 치료를 해보고 반응이 있으면 7일까지 연장해서 치료하는 방법을 권유합니다. HRS-1 의 재발은 다양한 빈도로 나타났습니다. (5–60%) 재발이 있으면 다시 재치료 하는 것을 권유합니다.
(7) Targeting perturbed renal autoregulation
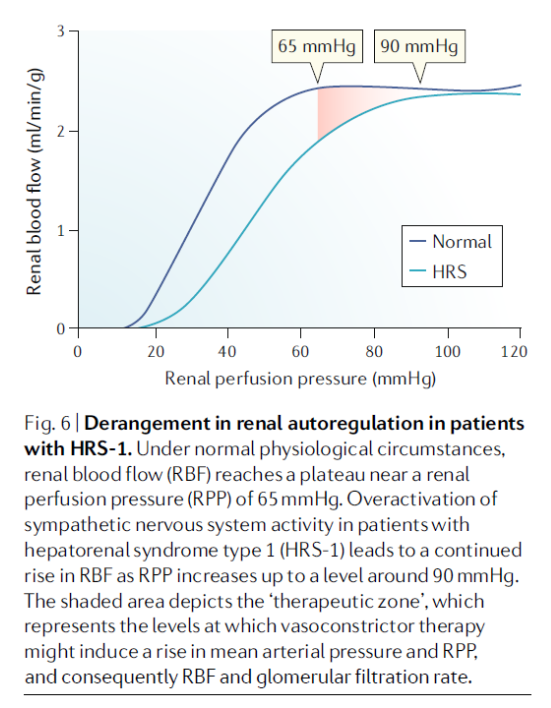
HRS-1 환자 중에 MAP 가 상승하는 임상적인 반응은 SNS and autoregulatory mechanisms of renal blood flow 사이에 interplay 가 관여하는 것으로 보입니다.
정상적인 생리적 상황에서 renal blood flow 는 renal perfusion pressure (RPP) of 65 mmHg 근처에서 plateau phase 에 도달합니다. 이 역치값은 SNS overactivation 상태에서 up to ~ 90 mmHg 까지 계속 상승하게 됩니다.
이러한 현상은 다양한 정도의 문맥고혈압과 신장애를 가진 간경화 환자 코호트에서 결과로 보여주었습니다. (Vasocaonstrictor Tx. 를 통해) MAP 를 상승시키면 결국 RPP 를 상승시킬 수 있는데, 이는 LVP (대량복수천자) 를 통해 IAP (intra-abdominal pressure) 를 동시에 감소시키면, “RPP = MAP − IAP” 공식에 따라 더욱 효과적으로 RPP 증가를 만들어 낼 수 있습니다. 물론 일시적이지만.
2. Transjugular intrahepatic portosystemic shunt
생략. TIPS led to improvement in kidney function, weaning from dialysis and extended survival in 4 of the 7 patients. Moreover, improvement in kidney function was observed among 21 patients who underwent TIPS with a baseline serum creatinine >2.0 mg/dl (176.8 μmol/l)
3. Non-conventional therapies
Plasmapheresis 가 cholaemic nephropathy 의 치료로 제안된 적이 있으며, MARS (Molecular adsorbent recirculating system) 는 unclear benefit 하였습니다.
4. Liver transplantation
생략. Liver transplantation is considered the ultimate treatment of choice for HRS-1. For patients who are eligible for liver transplantation, vasoconstrictor herapy is viewed as a ‘bridge’ therapy until a suitable donor is found.
5. Haemodialysis
Vasoconstrictor 치료에 반응이 없고, 간이식에 적합하지 않은 HRS-1 환자에서 혈액투석을 하는 것은 예상되는 사망률이 90% 이상으로 보고되어 과거에는 효과 없는 것으로 간주되었습니다. 하지만, 혈액투석이 평균 생존율을 1주~6개월까지는 연장시켜주었다는 보고가 있었고, 이러한 시간들은 어느 정도 신체기능이 좋은 환자들에게는 수개월 생존기간을 연장하는 것이 적절한 치료의 목표가 될 수도 있습니다. 혈액투석의 이득이 있는 HRS-1 의 환자군에 대해서는 데이터가 별로 없으나, 한 연구에서는 기계호흡과 혈액투석을 동시에 받고있는 환자의 경우 30일 사망률이 100% 였다는 보고가 있습니다. 또다른 연구에서는 “thrombocytopenia” 가 (HRS-1 는 항목이 아니었음.) acute HD를 받는 간경화 환자 사망의 predictor 였다는 보고도 있었습니다. 2018년도 부터 보고된 투석치료가 필요한 간경화 AKI 환자의 연구에서는 HRS-1 환자의 사망 위험도가 ATN 환자의 그것과 비슷했습니다. 결국 혈액투석과 관련된 결정은 개별화해야할 필요가 있고, HRS-1 진단만으로 결정할 것이 아니라, multiorgan and functional assessment of the patient 를 통해 가이드 받아야 하겠습니다.
Conclusions