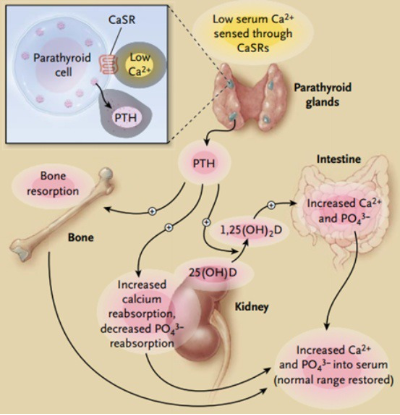
칼슘의 체내 대사
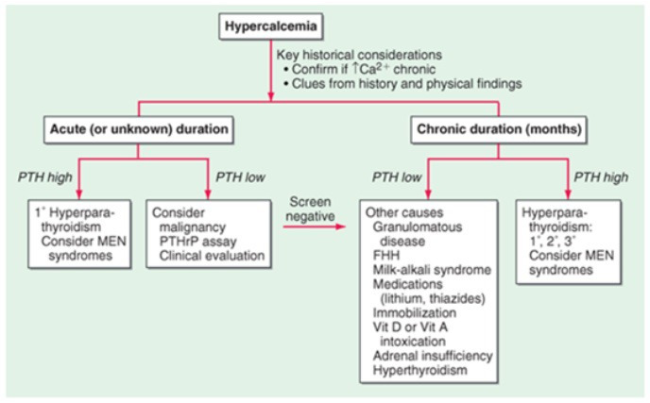
고칼슘혈증의 임상증상
증상은 12 mg/dL 이상에서 주로 생기며, 집중력 저하, 수면증가, 우울증, 혼돈, 혼수, 변비, 식욕부진, 구역, 구토, 다뇨, 신석, QT 간격 단축, 서맥, 1도 심방차단, 기타 부정맥이 발생 가능하다. 치료 방침은 12mg/dL 미만인 경우 mild 한 경우로 hydration 만으로 교정이 가능하며, 15mg/dL 이상인 경우 Severe 하며, medical emergency로서 반드시 치료를 해야한다. (12~15 mg/dL 의 intermediate 한 경우는 증상의 정도에 따라 치료 수준을 결정한다.)
고칼슘혈증의 치료
Normal saline IV 로 hydration 하면서 Loop diuretics (Ca 의 재흡수를 줄인다.) 를 1~2시간 간격으로 사용한다. 이 두 가지 치료는 수시간내 효과가 나타나며, 이 외 4~6시간내 효과가 나타나는 Calcitonin, 1~2일내 효과가 나타나는 Bisphosphonate (Pamidronate, Zoledronate), 2~5일내 효과가 나타나는 Glucocorticoid (특정질환에만 효과가 있다고 알려져 있다.), 2~3일내 효과가 나타나는 Calcimimetics 가 있으며, 마지막 수단으로 Dialysis 가 있겠다. (이 때 dialysate 는 calcium이 적거나 없는 것으로 선택해야 한다.)
Bisphosphonate, Calcitonin, Denosumab – Osteoclast 의 기능을 떨어뜨리므로서 Ca 을 떨어뜨린다.
Glucocorticoid – 소장에서의 Ca 흡수를 억제하여 Ca 를 떨어뜨리는 효과가 있다.
* 고칼슘혈증의 원인에 대한 분류
1. Parathyroid – related (= PTH 증가)
1-1. Primary hyperparathyroidism
1-2. Lithium therapy (실제로는 많이 없다.)
1-3. Familial hypocalciuric hypercalcemia (FHH)
2. Malinancy – related
3. Vitamin D – related
Hypercalcemia 인 환자에게서 PTH level 이 높다면 두 가지를 우선 생각하여야 하는데, Primary hyperparathyroidism (PHPT) 과 Familial hypocalciuric hypercalcemia (FHH) 가 그것이다. 여기서 감별포인트는 Urine 에서 Calcium 이 많이 빠져나가는지, 적게 빠져나가는지 확인하는 것이다. Familial hypocalciuric hypercalcemia (FHH) 는 CaSR (Calcium-sensing receptor) 의 mutation로 인해 발생하며, FECa (UCCR) 이 <0.01 이면 의심해보아야 한다. 두 가지를 왜 감별을 해야 하는 이유는 Primary hyperparathyroidism 은 수술적 치료가 필요할 수 있기 때문이다. FHH 의 경우 대부분 상염색체 우성 유전을 하며, 보통 12 미만으로 심하지 않고 무증상의 고칼슘혈증을 보인다.
–> 고칼슘혈증의 원인이 확인되면, 고칼슘혈증으로 인한 Clinical event 가 있는지 확인을 해보기 위해 Bone DXA, X-ray, 24hr urine, Kidney sono (ureter stone 포함) 등을 확인해본다.
따라서 PTH 가 증가되어 있는데, 특히 아주 약간 증가되어 있고, 가족력이 없다면 FECa, Vit D (25(OH) D), eGFR 3가지를 확인해 보는 것을 권유하고 있다. (참고로 1,25(OH)2 D의 경우 반감기가 짧아 hypercalcemia 의 진단적인 검사로서 사용하지는 않는다.) FECa 가 0.01 미만이면 (그리고 Vit D(25(OH) D) > 50 nmol/L, eGFR > 60 일 경우) FHH 가 95% 이상이므로, 확진을 위해 유전자 검사 (CASR, AP2S1, GNA11)를 시행하고, 가족들에게도 검사를 권유한다. FECa 가 0.02 초과일 경우 Primary hyperparathyroidism 를 생각해봐야 겠다.
그렇다면, 증상이 있는 Primary hyperparathyroidism 는 당연히 치료가 필요하기 때문에 수술적 치료를 고려해야 하겠지만 무증상인 환자는 어떻게 할 것인가? (왕족) 2013 NIH Consensus criteria (Absolute indications for surgery in asymtomatic PHPT) 를 참고하자. (1) Age – 50세 미만, (2) Biochemical – Serum Ca 1mg/dL 이상으로 높은 경우, (3) Skeletal – BMD 가 낮을 경우 (T score < -2.5 at Spine, hip, femur neck or Distal 1/3 radius) / Vertebral Fx., (4) Renal – CCr < 60 ml/min / 24시간 urine Ca > 400mg/d / stone 의 존재. 수술을 하지 않을 환자의 경우 (1) 매년 Serum Ca, Cr, CCr 을 확인해야하며, (2) 1~2년마다 DXA (3군데)를 확인해야 하며, (3) 임상적으로 의심될 경우 spine X-ray 를 촬영하여 Fx. 를 확인하며, (4) renal stone 의심될 경우 소변검사나 renal imaging 이 필요하겠다. Primary hyperparathyroidism 은 대부분 single adenoma 이므로 수술 전 localization 이 중요한데, 가장 많이 쓰이는 방법은 sestamibi scan 이다.
* 수술 후 뼈에서 나온 칼슘들이 다시 흡수가 되기 때문에 serum 에서 Hypocalcemia 가 지속되는 Hungry bone syndrome 이 발생가능하다. 따라서 가능하면 수술 전 IV bisphosphonate 는 사용하지 않는다.
수술 후 Ca, PTH 수치가 정상이 된적이 없이 계속 높다면 Persistent hyperparathyroidism 이며, 이 경우 수술 자체가 잘못되었을 수도 있겠지만, 특히 젊은 나이의 환자라면 가족력이 있는지 항상 확인해야한다. (유전적인 FHH, MEN 등을 고려) 수술 후 Ca, PTH 가 정상화 되었으나, 6개월 이 후에 다시 높아진다면 Recurrent hyperparathyroidism라 할 수 있겠다.
* MEN (Multiple Endocrine Neoplasia)
1. MEN1 : Pituitary adenoma / Parathyroid hyperplasia / Pancreatic tumors
2. MEN 2A : Parathyroid hyperplasia / Medullary thyroid carcinoma / Pheochromocytoma
3. MEN 2B : Mucosal neuromas / Marfanoid body habitus / Medullary thyroid carcinoma / Pheochromocytoma
Vitamin D 부족시 hypocalcemia 로 인한 PTH 상승을 보이며, 이는 Phosphaturia 를 유발하여 Ca x P product 를 감소시키므로써 hypomineralization 및 Osteomalacia 를 발생시킨다.
저칼슘혈증
Hypocalcemia 의 경우 albumin level 을 확인하여 진짜 hypocalcemia 인지 확인하는 것이 중요하다. albumin 이 1g/dL 감소할 때마다 Total Ca 은 0.8 mg/dL 감소한다.
* Corrected serum calcium = Total Ca + 0.8 x (4.0 – serum albumin)
Albumin 에 따른 Corrected Ca 계산기
- * Hypocalcemia 의 주요 원인
- 1) Low PTH : Surgery, Autoimmune 등
- 2) High PTH (secondary hyperparathyroidism)
- Vitamin D deficiency/resistance, PTH resistance, Drugs…
- * Vitamin D 부족 –> Hypocalcemia –> Hyperparathyroidism
- 소변으로 인이 많이 배출됨 –> Hypophosphatemia –> Ca/P 의 감소
- Hypominerallization (Osteomalacia ; General ache 동반 가능)
- * Vitamin D deficiency 의 치료
- Calcitriol 0.25~1 ug/day (if renal insufficiency, hypoparathyroidism) <– 활성형
- 5만 IU/day for 2~3 weeks –> followed by weekly or bimonthly –> 800 IU/day
- Calcium supplementation
- 치료의 response monitoring 은 ALP level 로 한다. (치료 시작 후 3~4개월 뒤 호전됨.)
저인산혈증
Hypophosphatemia 의 경우 renal 에서 phosphate 의 재흡수가 제대로 이루어지는지를 확인해야 하며 이는 TRP (Fractional tubular reabsorption of phosphate) 를 구해보아야 한다. (정상은 85~95%, 추가로 TmP/GFR 도 구해본다.) Phosphate 의 재흡수가 제대로 이루어지지 않을 경우 Renal phosphate wasting disorder 로 표현할 수 있으며, 이 경우 FGF23 이 매개되었는지 생각해봐야 한다. 다양한 원인들이 있는데, 아래 표를 참고하고, 강조할 것은 최근 tenofovir 사용 증가로 인한 Fanconi syndrome 이 많아 지고 있다는 사실이다. 이런 경우 oral phosphate supplements 를 사용하면 된다.
* Renal phosphate wasting disorder
1. FGF 23 mediated
1-1. Tumor-induced osteomalacia (TIO)
1-2. X-linked hypophosphatemic rickets (XLH)
1-3. Autosomal dominant hypophosphatemic rickets (ADHR)
1-4. Autosomal recessive hypophosphatemic rickets (ADHR)
2. Non-FGF23 mediated
2-1. Hyperparathyroidism
2-2. Hereditary hypophosphatemic rickets with hypercalciuria (HHRH)
2-3. Fanconi syndrome
2-4. Diuretics, Acetazolamide